活動報告 2023年度
日本病院会QIプロジェクト指標
その他指標(日本病院会QIプロジェクト以外で本院独自のもの)
患者満足度 外来・入院
医療の質を測る基本項目として広く用いられています。「受けた治療の結果」「入院期間」「安全な治療」等に対する患者さんの満足度をみることは、医療の質の直接的な評価といえます。
1.指標の名称
患者満足度調査(外来・入院患者)
2.指標の定義
病院における施設・療養環境、接遇、診療、サービス体制の各面に対する患者さんの満足度を把握することは、医療の質を図るうえで、重要かつ直接的な評価指標の一つとなります。
当院では、「当院について、総合的にはどう思われますか。」という設問に対して、「満足・やや満足・どちらともいえない・やや不満・不満」の5段階評価で回答いただいています。
3.分子・分母等(データの算出方式)
患者満足度(外来患者)
分子:a.「満足」と回答した外来患者数
b.「満足」または「やや満足」と回答した外来患者数
分母:外来患者への満足度調査項目
「この病院について、総合的にはどう思われますか?」に対する設問有効回答数
患者満足度(入院患者)
分子:a.「満足」と回答した入院患者数
b. 「満足」または「やや満足」と回答した入院患者数
分母:入院患者への満足度調査項目
「この病院について、総合的にはどう思われますか?」に対する設問有効回答数
4.データ
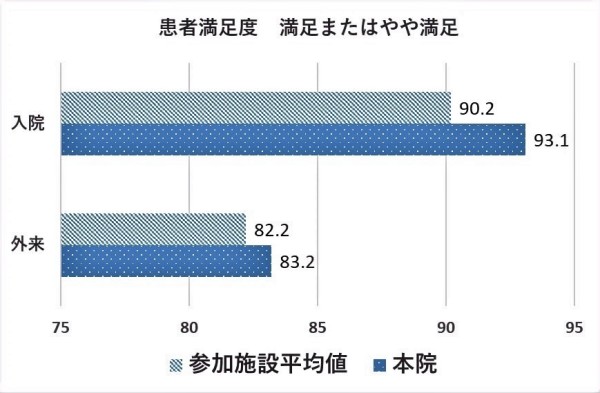
【本院独自患者満足度調査結果】
令和5年度(2023年度)患者満足度調査結果
外来:満足(30.7%)+やや満足(52.4%)=83.1% 日本病院会平均値:82.2%
入院:満足(56.9%)+やや満足(36.2%)=93.1% 日本病院会平均値:90.2%
5.値の解釈
より高い数値が望ましい
6.分析・考察
外来・入院とも、「満足」と回答した患者数のみを見た場合、日本病院会の平均値より低いが、「満足」または「やや満足」と回答した患者数を合わせると、外来・入院ともに日本病院会の平均値よりも高い傾向にある。
しかし過去3年間の推移において、3・2年前に比べ、昨年は外来・入院共に日本病院会の平均値との差が縮小している。
しかし過去3年間の推移において、3・2年前に比べ、昨年は外来・入院共に日本病院会の平均値との差が縮小している。
7.改善・更なる質向上に向けた活動について
(これまでの取組内容と結果)
- 患者サービス向上委員会を毎月開催し、定期的に患者サービス向上のための取り組みについて議論し、その結果を実現できるよう関係部署に働きかけています。
- 上記委員会から「お礼・意見・改善事例」を記載した委員会通信(A4サイズ1枚)を2022年6月より発刊、法人内グループウェア(域内LAN)に掲載し、法人内全職員に周知しています。
- 意見箱を外来フロア2か所及び各病棟(22か所)に設置し、患者さんからの意見を収集しています。また、その内容をもとに施設の整備、療養環境の改善、待遇マナーの向上、診療面におけるフォロー、診療及び会計待ち時間の短縮等に取り組んでいます。
- 意見に対する取り組みを記載した書面を院内の掲示板に掲示し、患者さん等に周知しています。
- 効果的な改善事例については、病院ホームページに掲載し広く対外的に発信している。
- 接遇・マナーの重要性を認識するために、継続して研修会を開催します。
- 昨年度より法人を挙げて「温かい病院をつくる」のスローガンのもとタスクフォースを設置し、患者満足度の上昇を図るべく取り組みを行います。
投書意見に占める感謝と要望・苦情の割合
1.指標の名称
投書意見に占める感謝と要望・苦情の割合
2.指標の定義
感謝 :お礼、お褒めの言葉など
要望・苦情:職員の接遇・マナー、施設設備、医療内容、待ち時間、食事などに対する要望・苦情
3.分子・分母等(データの算出方式)
分母は投書意見の総数、分子は感謝意見の件数
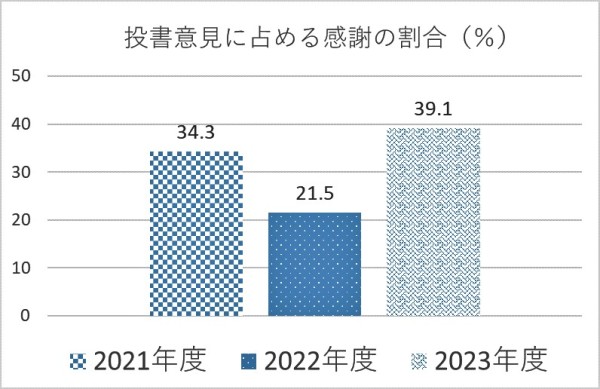
4.データ
令和3年度 34.3%
令和4年度 21.5%
令和5年度 39.1%
令和4年度 21.5%
令和5年度 39.1%
5.値の解釈
より高い数値が望ましい
6.分析・考察から、改善に向けた活動について
令和4年度に感謝の割合が落ち込んだが、令和5年度より法人を挙げて「温かい病院をつくる」取り組みを進めていることにより、V字回復となり、その後令和6年度においても、現時点で感謝の割合が40%台前半と高水準で推移している。
7.改善・更なる質向上に向けた活動について
当院には「患者サービス向上委員会」が設置されており、月1回会議を開催し、意見内容の報告及び改善への取り組みを話し合っている。
また、令和5年度より、法人を挙げて「温かい病院をつくる」取り組みを進めている。具体的には意見総数に対する感謝の割合の目標を50%としてタスクフォースを設置している。
上記を踏まえ、具体的には以下の取り組みを実施している。
- 意見に対する回答を病院内の掲示板に掲示することにより、患者さん等に当院の対応を周知している。
- 感謝の言葉、要望・苦情及び改善事例について、機関紙(A4用紙1枚程度だが)を発行し、グループウエアなどを通じて全職員に周知を行っている。
- 改善事例については、病院ホームページに掲載し、患者さん等に広く周知している。
- 全職員を対象とした接遇研修の実施
- 病院経営改善委員会において「意見内容の割合データ」の報告を行っている。
入院患者の転倒・転落発生率
1.指標の名称
入院患者の転倒・転落発生率
2.指標の定義
入院中の患者の転倒やベッドからの転落は少なくありません。原因としては、入院という環境の変化によるものや疾患そのもの、治療・手術などによる身体的なものなどさまざまなものがあります。転倒・転落の指標としては、転倒・転落によって患者に傷害が発生した損傷発生率と、患者への傷害に至らなかった転倒・転落事例の発生率との両者を指標とすることに意味があります。転倒・転落による傷害発生事例の件数は少なくても、それより多く発生している傷害に至らなかった事例もあわせて報告して発生件数を追跡するとともに、それらの事例を分析することで、より転倒・転落発生要因を特定しやすくなります。こうした事例分析から導かれた予防策を実施して転倒・転落発生リスクを低減していく取り組みが、転倒による傷害予防につながります。
3.分子・分母等(データの算出方式)
分子:入院中の患者に発生した転倒・転落件数
分母:入院延べ患者数
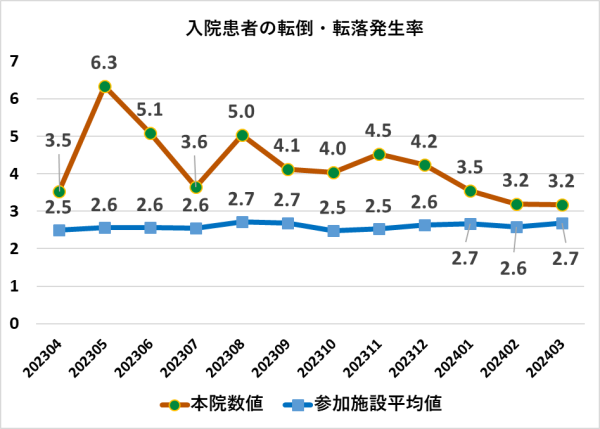
4.データ
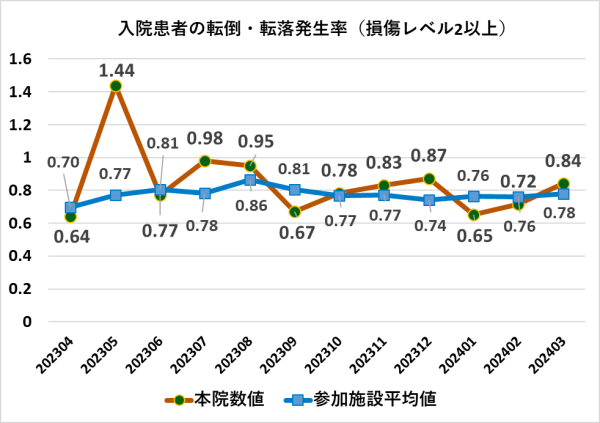
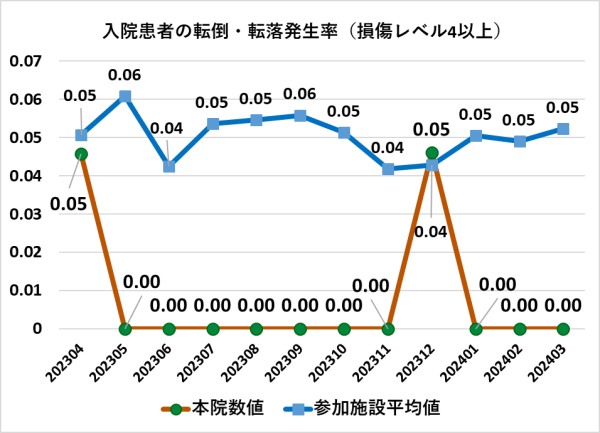
5.値の解釈
より低い値が望ましい
6.分析・考察から、改善に向けた活動について
- 日本病院会のデータ比較から、本院における入院患者の転倒・転落の発生率は月によってばらつきがあります。レベル別にみますと損傷レベル2以上の損傷発生率は、平均値を上回っていますが、損傷レベル4以上は平均値より低い値で推移していることが読み取れます。
- 2010年から活動を開始し、転倒転落防止アルゴリズムを用いた患者の転倒リスク評価、およびそのリスクに応じた対策を講じることで転倒防止に取り組んでいます。
そして2020年より、さらなる転倒・転落防止に向けて、三島医療圏を巻き込んだ不眠対策にも取り組んでいます。
さらに2023年度からは、転倒・転落・身体抑制に関するワーキングを発足し、患者が安全な入院生活が過ごせるよう、転倒転落防止のための対策及び身体拘束の低減を目指します。
褥瘡発生率
褥瘡予防対策は、提供されるべき医療の重要な項目であり、栄養管理、ケアの質評価にかかわります。また患者のQOLの低下により、在院日数の長期化や医療費の増大につながります。
1.指標の名称
褥瘡発生率
2.指標の定義
褥瘡は患者のQOLの低下をきたすと共に褥瘡治療により入院期間が長期に及ぶことで、在院日数の長期化や医療費の増大につながります。褥瘡予防対策を重点的に行い、発生を抑えることは患者のQOLの維持や退院後の安定した生活につながります。またチーム医療の重要な項目です。
3.分子・分母等(データの算出方式)
褥瘡推定発生率(%)=A/B×100
分子(A):調査日に褥瘡を有する患者数-入院時すでに褥瘡保有が記録されていた患者数
分母(B):調査日の施設入院患者数
分子(A):調査日に褥瘡を有する患者数-入院時すでに褥瘡保有が記録されていた患者数
分母(B):調査日の施設入院患者数
4.データ
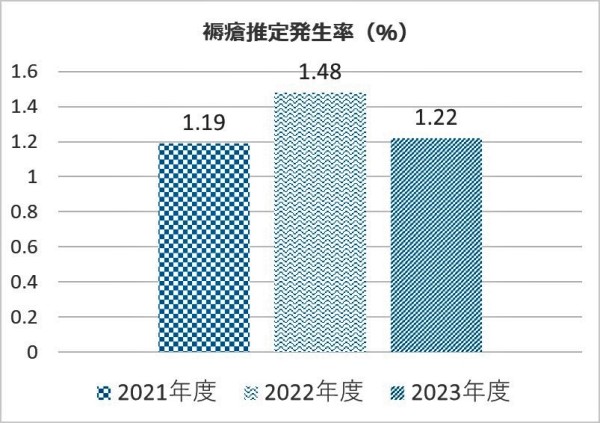
5.値の解釈
より低い値が望ましい
6.分析・考察から、改善に向けた活動について
患者の重症度や高齢化は年々進んでおり、褥瘡対策を講じても褥瘡の発生を認め、重症化することで治療に難渋する症例もあります。三次救急の受け入れに伴い、高度急性期医療を必要とする重症患者の入院も増加しています。そのため、スタッフへの褥瘡予防対策についての研修会の実施やリンクナースの育成、多職種で重点的な対策を実践する必要があります。
7.改善・更なる質向上に向けた活動について
- 褥瘡専任看護師を各病棟に3名程度配置して、褥瘡管理者と患者情報を共有し、必要な褥瘡予防対策を適切に行うことで、褥瘡推定発生率を低値で維持できるよう取り組みます。
- 1回/週の褥瘡回診では、皮膚科医師・形成外科医師・皮膚・排泄ケア認定看護師・薬剤師・管理栄養士・理学療法士からなる多職種チームがベッドサイドに伺い、褥瘡治療や予防対策について専門的視点から助言を行います。回診後は検討した治療方法やケアの内容を、主治医や部署スタッフと電子カルテ内の記録を通して共有して連携を行っています。
- 褥瘡対策で使用する高機能マットレスは中央管理として、マットレスの選択基準を活用して適切に使用していますが、台数不足や経年劣化を認めることがあります。そのため、使用するマットレスの種類なども含めて定期的に見直しや、更新を行っています。
- e-ラーニングによる褥瘡対策研修を充実させ、全職員の褥瘡対策に関する知識や技術の向上に取り組みます。
紹介率及び逆紹介率
紹介率とは、初診患者に対し、他の医療機関から紹介されて来院した患者の割合です。一方、逆紹介率とは、初診患者に対し、他の医療機関へ紹介した患者の割合です。高度な医療を提供する医療機関にだけ患者が集中することを避け、症状が軽い場合は「かかりつけ医」を受診し、そこで必要性があると判断された場合に高い機能を持つ病院を紹介受診する、そして治療を終え症状が落ち着いたら、「かかりつけ医」へ紹介し、治療を継続または経過を観察する、これを地域全体として行うことで、地域の医療連携を強化し、切れ間のない医療の提供を行います。つまり、紹介率・逆紹介率の数値は、地域の医療機関との連携の度合いを示す指標です。
1.指標の名称
紹介率・逆紹介率
2.指標の定義
紹介率とは、初診患者に対し、他医療機関から紹介された患者の割合。
逆紹介率とは、初診患者に対し、紹介元の医療機関や地域のかかりつけ医等に紹介する割合。
3.分子・分母等(データの算出方式)
紹介率:(紹介患者数+救急搬送患者数)/ 初診患者数
逆紹介率:逆紹介患者数/ 初診患者総数
4.データ
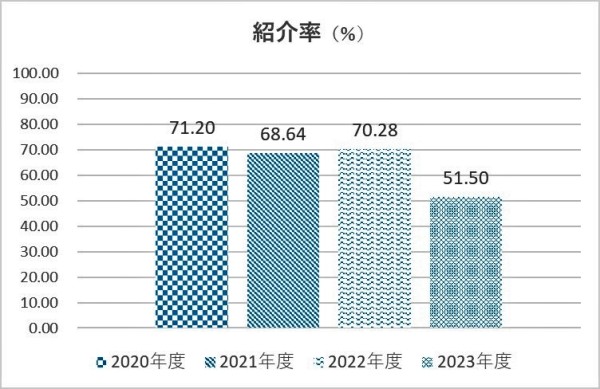
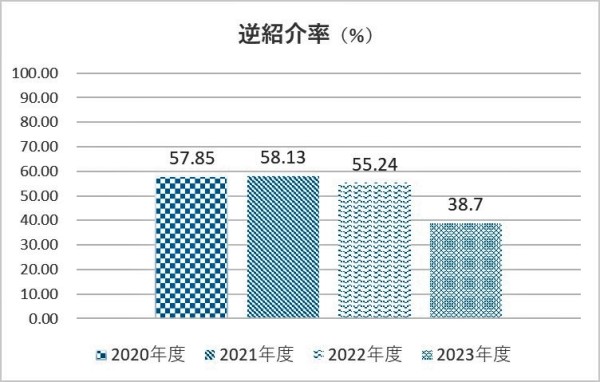
5.値の解釈
特定機能病院の承認要件として、紹介率50%以上、逆紹介率40%以上を維持する必要があり、より高いほうが望ましい。
6.分析・考察から、改善に向けた活動について
紹介率については、71~73%前後を推移していたが、2022年度の診療報酬改正を機会に診療報酬上及び医療法上における紹介率の計算方法を見直した。従来は初診料を算定しない形式となる“医学的な初診患者”数を分母に加えていなかったが、2023年度より分母に加えることとした。これにより2023年度は51.5%と大きく減少している。また逆紹介率も同様で2023年度は38.7%と大きく減少している。ただし年度末には単月で40%を超えており、回復傾向にはある。
7.改善・更なる質向上に向けた活動について
今後、医療連携室において返書率向上への取り組みや、医師同行による連携医療機関訪問を通して紹介率向上へ取り組んでいきたい。また、逆紹介率については医師への積極的な啓蒙活動と呼びかけを強化して、過去に取り組んでいた逆紹介強化月間キャンペーン等、効果を見込める改善活動が必要となる。
インシデント報告(全報告中医師による報告の占める割合)
身体への侵襲を伴う医療行為は常にインシデント・アクシデントが発生する危険があります。その発生をできる限り防ぐことは医療安全の基本です。仮にインシデント・アクシデントが生じてしまった場合には、原因を調査し、防止策をとることが求められます。そのためにはインシデント・アクシデントのみならず、ヒヤリハット事例等の報告を速やかに行う事が必要です。
一般に医師からの報告が少ないことが知られていますが、組織が有害事象を正確に把握するためには医師の報告が不可欠とされており、最低でも全報告件数の10%が求められています。すなわち、この値が高いことは医師の医療安全意識が高い組織であると言えます。
1.指標の名称
インシデント報告(全報告中医師による報告の占める割合)
2.指標の定義
インシデント・アクシデント等の全報告数のうち医師による報告数の割合
3.分子・分母等(データの算出方式)
分子: 分母のうち医師が提出した報告総件数
分母: 期間中に提出された報告総件数
4.データ
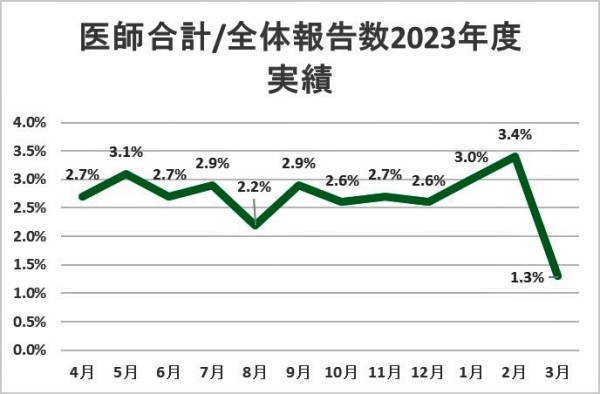
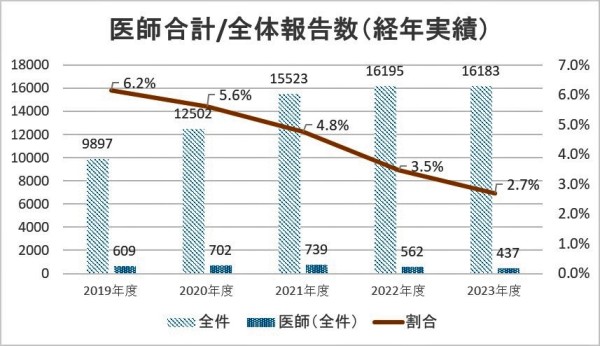
5.値の解釈
より高い方が望ましい
6.分析・考察
医師からのレポート報告件数の全体の割合は2.7%と減少している。しかし、レベル3b以上・併発症の報告に限定した場合、医師からの報告件数の割合は49.3%である。
医師に関してはレベル0からレベル3aの報告件数の割合は2.1%であり、レベル3a以下の報告の必要性に対する意識の低さが問題として挙げられる。
医師に関してはレベル0からレベル3aの報告件数の割合は2.1%であり、レベル3a以下の報告の必要性に対する意識の低さが問題として挙げられる。
7.改善に向けた活動について
診療科、センター、部門の各リスクマネージャーに対し、医療総合管理ラウンドやリスクマネージャー会議などでの啓発活動を継続している。また、外来・病棟合同会議で各診療科の報告件数を一覧表で提示する他、研修医に対しては、医療安全調査委員会の出席やリーダー研修医ミーティングを通して、レポート報告の重要性について理解が深まるよう、働きかけを行っている。さらに、研修医には卒後臨床研修評価機構(JCEP)からのご指摘のもと、1年で10件以上の報告必須とし、個人の報告件数をグラフ化して、臨床研修室に掲示している。
今後も引き続き、医師への安全への意識を高めるために、レベル3a以下の報告数を増やすよう、積極的な働きかけを継続していく。
今後も引き続き、医師への安全への意識を高めるために、レベル3a以下の報告数を増やすよう、積極的な働きかけを継続していく。
安定的な看護師の確保・人材育成
良質な医療を提供するためには安定的な看護師確保およびその育成が重要である。看護師が定着し経験年数の長い看護師が多くなることにより、高い専門性を有した優秀な看護師の育成および充実したチーム医療活動の実現につながる。したがって「看護師・新人看護師の離職率の推移」および「人材育成の体制」状況は良質な医療の維持・発展の指標になると考える。
1.指標の名称
安定的な看護師確保・人材育成
「看護師の離職率」「新人看護師の離職率」
2.指標の定義
「看護師の離職率」とは、年間における離職者数/総看護師数(正職)とする。
「人材育成の体制」とは、看護部内の人材育成のためのシステムとする。
3.分子・分母等(データの算出方式)
「全看護師の離職率」=退職した正職看護師数/全正職看護師数(4月1日の看護師数・途中採用の看護師数)
「新人看護師の離職率」=退職した新卒新人看護師数/4月1日採用の新卒新人看護師数
4.データ
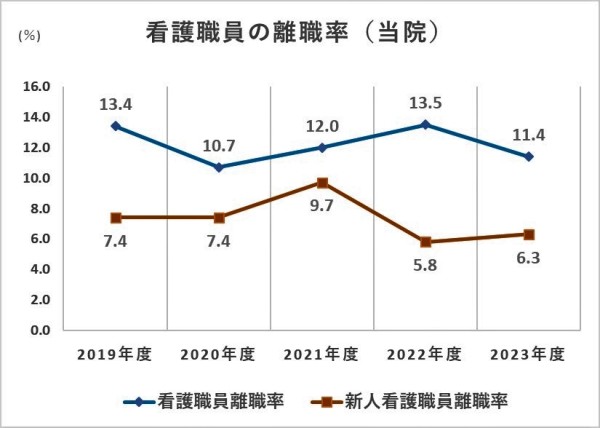
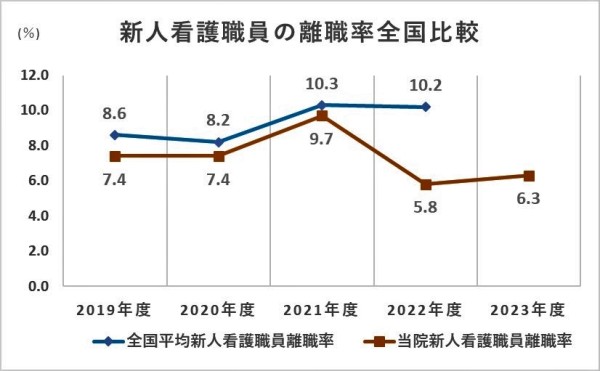
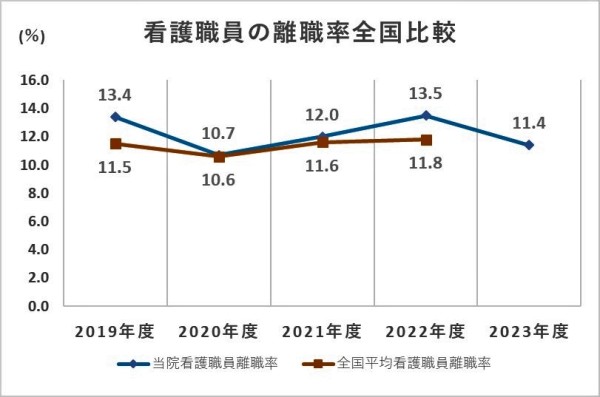
5.値の解釈
- 離職率の推移として低下傾向にあることは、看護師の定着率の安定に向かっていることを意味する。
- 離職率が全国平均との比較により下回っていれば、安定的な人材育成が図れる環境にあると言える。
6.分析・考察
全看護職員離職率に関しては、夜勤時間数が多い病院・規模が小さい病院は高いという傾向が報告されている。また、設置主体別では国公立病院が相対的に低く、大都市部の病院は従来通り高い傾向を示し、2022年の離職率は東京都(15.5%)が最も高く次いで大阪府は14.3%であった。
当院のデータに関しては、夜勤時間数は他施設との比較においては多くはないが、全職員の離職率は全国平均より1~2ポイント程度高い傾向にある。大阪府平均との比較では1ポイント程度低い推移を示している。新人看護師の離職率は、例年全国平均より1.1~1.7ポイント低い中、増加傾向にあったが、一昨年から減少し6%前後である。一昨年から、「ひよこ相談室」などの個別の相談窓口設置など、新人看護師の人材育成のための教育体制に加え、状況に即したきめ細やかなメンタルヘルスの支援体制の取組みを継続していることが離職率低下によい影響を与えていると考える。一方、全看護職員の離職率は全国平均より若干高い値で推移しており、継続した支援が必要であると考える。
7.改善に向けた活動について
全看護職員の離職率を低下させるためには、就業環境(時間外労働削減・ワークライフバランス支援、夜勤専従など多様な働き方の推進等)の改善に加え、医師の働き方改革に留まらず、看護師の働き方改革(タスクシフト)についても提言していく必要がある。全国的に看護職員の不足が深刻化しており、育休取得後の復帰支援など働きやすい環境づくりが求められている。当院は全国に先駆け、処遇改善として、複線型等級制度を導入し個々に応じた働き方ができるように取り組んでいる。仕事に対する多様な価値観など個々に応じたキャリアアップができ、中堅看護師が働き続けられる環境づくりを強化したいと考える。更に、育休取得中の人員補充などの業務負担軽減やメンタルヘルスに対する支援強化などを講じる必要があると考える。
看護外来実績件数
良質な医療を提供するためには、外来における継続看護が適切に実施されることも非常に重要である。外来において慢性疾患・がん患者等を対象に専門的な知識・技術を有する看護師が看護外来を実施している。外来における療養指導・生活指導等がタイムリーに実施されることにより適切な在宅療養の維持が可能となり、再入院率や緊急入院の低下にもつながると考えられる。したがって外来における「看護外来実績件数」の推移は良質な医療の維持・発展の指標になると考える。
1.指標の名称
看護外来実績件数
2.指標の定義
「看護外来実績件数」とは、専門学会の認定を受けた看護師、認定看護師、専門看護師等が実施した療養指導・生活指導・処置・ケアの実施件数を指す。
3.分子・分母等(データの算出方式)
年間(4月1日~翌3月31日)までに実施された看護外来の種類と実施件数の集計数
4.データ
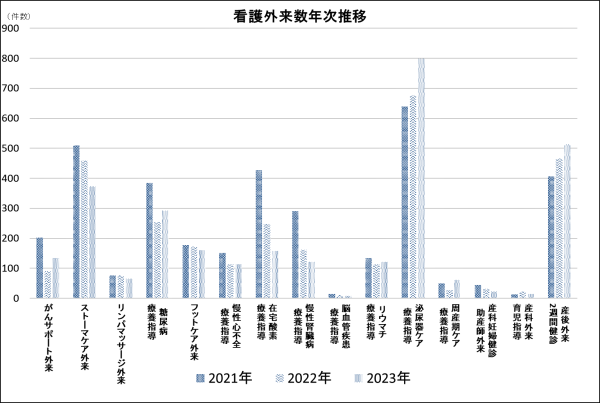
5.値の解釈
指導数の増加は、疾病の悪化防止・改善対策が強化されていると解釈できる。
6.分析・考察
件数が増加していた領域は「泌尿器ケア療養指導」「糖尿病療養指導」「産後外来2週間健診」であり、件数が減少していた領域は「ストーマケア外来」「在宅酸素療養指導」「慢性腎臓病療養指導」であった。件数が減少している在宅酸素・慢性腎臓病療養指導など慢性疾患看護領域においては、近医かかりつけへの療養指導の移行などにより、当院の地域連携における役割が変化していることが考えられる。泌尿器ケアは腹膜透析など腎代替療法で外来通院する患者が増加しており、2024年の診療報酬改定により腎不全予防への療養指導が加わったことから、社会的に需要が高まっていることがうかがえ、更なる指導数増加が見込まれる。今後、死因の上位である脳血管疾患に関しては、さらなる指導数の増加を期待したい。
7.改善に向けた活動について
2024年の診療報酬改定により慢性腎臓病、心不全患者への在宅療養支援への介入の必要性が示された。これらを踏まえ、疾病の悪化防止や予防活動への介入、在宅移行による地域連携強化が必要であり、心不全、脳血管疾患・糖尿病療養指導等、積極的に指導数を増加させたいと考える。また、がん拠点病院としてリンパ浮腫看護外来の需要も増えており、セラピストを増員した。関連病棟、がんサポート外来と連携し、リンパ浮腫の症状増悪への早期介入や予防への指導介入により日常生活の支援につなげたいと考えている。
輸血用血液製剤の廃棄率
少子高齢化により献血人口の減少が社会的な問題となっており、献血による輸血用血液製剤を廃棄することなく有効に使用することが求められています。
1.指標の名称
輸血用血液製剤の廃棄率
2.指標の定義
廃棄率が低いということは、当院における血液製剤の適正使用と適正な在庫管理が実施され、血液製剤の有効利用を推進していると定義します。
3.分子・分母等(データの算出方式)
廃棄した輸血用血液製剤の本数が購入本数に占める割合
4.データ
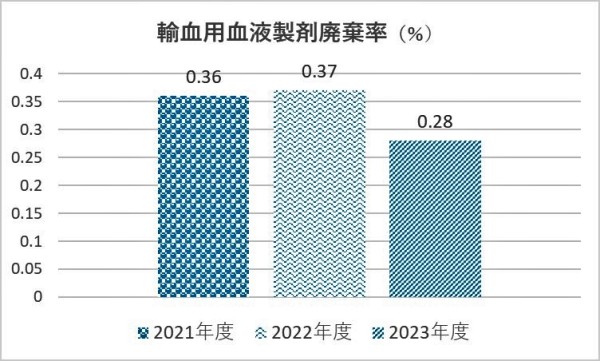
5.値の解釈
数値が小さい方が望ましい
6.分析・考察
当院における血液製剤の適正使用と適正な在庫管理が実施され、同製剤の有効利用が推進されている。
7.改善に向けた活動について
血液製剤の廃棄削減に取り組んでいる:毎月の輸血療法委員会では、血液製剤の廃棄原因の詳細を診療科委員と共有しています。また、手術等で準備したが、輸血しなかった製剤は速やかに返却してもらうことで有効活用し、廃棄に至らないよう期限管理を行っています。
手術用の赤血球製剤の適正準備を推進している:手術用に準備した赤血球製剤(C)と実際に輸血した赤血球製剤(T)の比すなわちC/T比が1.5を超えた術式を毎月の輸血療法委員会にて提示し、各診療科が手術用の赤血球製剤準備量を検討する際の指標としています。
手術用の赤血球製剤の適正準備を推進している:手術用に準備した赤血球製剤(C)と実際に輸血した赤血球製剤(T)の比すなわちC/T比が1.5を超えた術式を毎月の輸血療法委員会にて提示し、各診療科が手術用の赤血球製剤準備量を検討する際の指標としています。
外来化学療法件数
1.指標の名称
外来化学療法件数
2.指標の定義
がん化学療法は、外来で行う治療が中心になりつつあります。外来治療のメリットは、患者さんが治療を継続しながら、仕事や日常生活を維持し、QOLの向上に寄与することができることです。
外来化学療法センターでは、腫瘍内科医、がん専門薬剤師、がん化学療法看護認定看護師などの専門家が協力し、安全で質の高い医療を提供しています。
また、リウマチや炎症性腸疾患などの生物学的製剤の治療も行っております。
3.分子・分母等(データの算出方式)
外来化学療法センター 利用患者数
4.データ
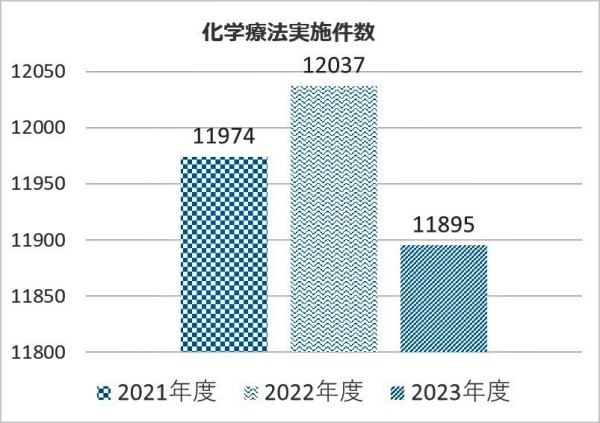
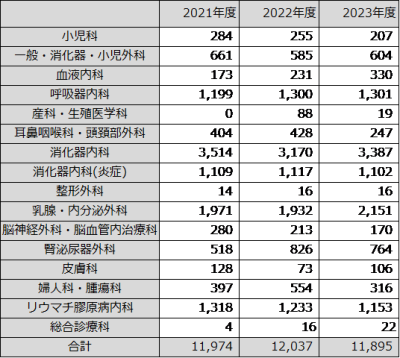
5.値の解釈
利用件数の推移と、診療科、疾患別の統計を示しております
6.分析・考察
年々、患者数は増加傾向にあり、外来治療のニーズが増加しています。
7.改善に向けた活動について
患者数増加に伴い、2020年2月に22床→24床へ、2022年7月には新病院本館A棟へ移転後35床に増床し、待ち時間の減少に取り組んでいます。
同じくA棟の最上階に設置しているがん医療総合センター、緩和ケアセンター、がん相談支援センター、がんゲノム医療管理室とも連携を行い、患者さんへのサポートを充実してまいります。抗がん剤のミキシングロボットを導入するなど、最新機器設備とともに、個々の患者さんに合った適切な治療を行うための体制を整備し、地域医療の要としての役割を担っています。
クリニカルパス適用率
クリニカルパスとは、特定の病気ごとに、入院中の患者のケアにかかる全ての医療職が、いつ何をするのか一覧表にしたものであり、最新の文献やエビデンスに基づいたガイドラインに準拠することで、標準治療が実践可能となります。また、クリニカルパスを適用した治療において、治療計画から逸脱する場合もあり、その原因を分析することにより、医療提供の質や、医療安全面におけるリスク管理に有効であると言われている。
1.指標の名称
クリニカルパス適用率
2.指標の定義
指標の説明:当院の入院患者数におけるパス適用患者の割合
定義:入院時にクリニカルパス適用の有無
3.分子・分母等(データの算出方式)
分子:パス適用患者数
分母:入院患者数
4.データ
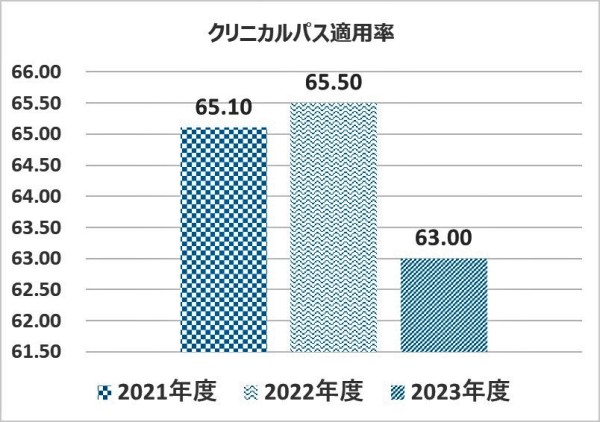
5.値の解釈
入院した患者がどれだけパスを適用したかを指す指数
6.分析・考察
重症・軽症様々な患者が入院している現状においてクリニカルパス適用率が65%を推移している事は医療の均一化図る数字としては高い水準と考える。
7.改善に向けた活動について
高度先進医療を担う特定機能病院においてパス適用率をどこまで向上させるかは検討が必要である。既存の適用率でも他大学と比した場合は高い水準にあり、今後は症例数での検証以外に適用日数による適用率算出の検討も必要と考える。
退院後2週間以内の退院時要約完成率
退院時要約とは、患者病歴や入院時の身体所見、検査所見、入院経過など、入院中に行った医療内容を簡潔明瞭に記録したものです。入院中と、退院後の外来担当医との情報伝達の媒体として機能するもので、入院から外来に至る診療が円滑に行われ、適切に治療が行われることを目的に医師が作成します。公益財団法人日本医療機能評価機構が実施する病院機能評価(一般病院3)では、退院時の外来診察までの平均的な日数である退院後2週間以内に原則100%作成されていることが望ましいとされています。退院時要約を作成することは、医療が適切に継続されるための医療の質を示す指標の一つであると言われています。
1.指標の名称
退院後2週間以内の退院時要約完成率
2.指標の定義
期間内の総退院患者の内、退院後2週間以内に作成された退院時要約の完成率
3.分子・分母等(データの算出方式)
分子:当該科の退院後2週間以内に承認された退院時要約数
分母:期間内の当該科総退院患者数
4.データ
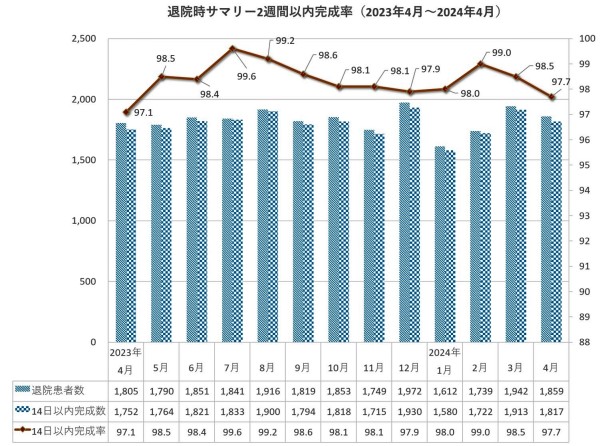
5.値の解釈
退院後2週間以内に100%作成されていることが望ましい。
6.分析・考察
退院後2週間以内の完成率は96.3~99.1%と、基準値(病院機能評価受審病院の平均値)の95%よりも高い数値で推移しています。
7.改善に向けた活動について
主担当部署である診療情報管理室では未完成リストを作成し、完成率100%を目指すため、メールや電話での連絡を随時行っております。また、記載内容についても多職種での監査を行っており、今後も質向上を目指したいと考えております。
インフォームド・コンセントの質向上
①ICテンプレート利用件数
医師は患者さんに対して、十分な情報を提供し、治療内容等に対してわかりやすい説明を行う必要があり、患者は説明内容を十分に理解した上で自己決定権を実現するという一連のプロセス、すなわち「インフォームド・コンセント(説明に基づく同意)」(以下、「IC」という)が必要です。
1.指標の名称
IC記録テンプレート利用件数推移
2.指標の定義
本院では、電子カルテシステム内にIC記録のテンプレートを配置し、それを活用することで、ICが経時的に閲覧出来、経過を一元的に把握することが出来ます。また、看護師やメディカルスタッフの同席も可能な限り実施し、IC後の患者さんの理解度の確認や不明点の補足等をICテンプレートに追記するといった、より良い医療の提供を目指しています。
3.分子・分母等
毎月のICテンプレート利用件数の推移を示しています。
4.データ
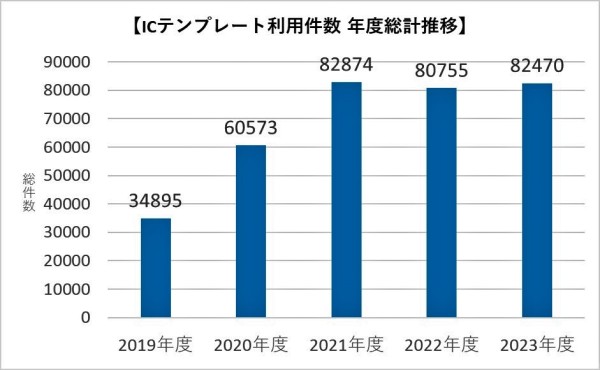
5.値の解釈
件数が多い方が望ましい
6.分析・考察
2018年2月から運用を開始し、利用数は堅調に伸びている。IC記録を経時的に閲覧することによって治療の経過が分かりやすくなった。夜間・休日において主治医以外の医師が緊急対応することになった場合、患者さんの病状経過が分かり易く、迅速な対応が出来るようになった。
7.改善に向けた活動について
医局会等へ訪問し、IC記録の利用に関する質疑や、診療録(カルテ)記載内容の充実にむけた啓発活動を行っています。
また、IC時における看護師の同席率の向上や、患者さんの理解度を深めるための活動を積極的に推進しており、ICの質向上に努めています。
また、IC時における看護師の同席率の向上や、患者さんの理解度を深めるための活動を積極的に推進しており、ICの質向上に努めています。
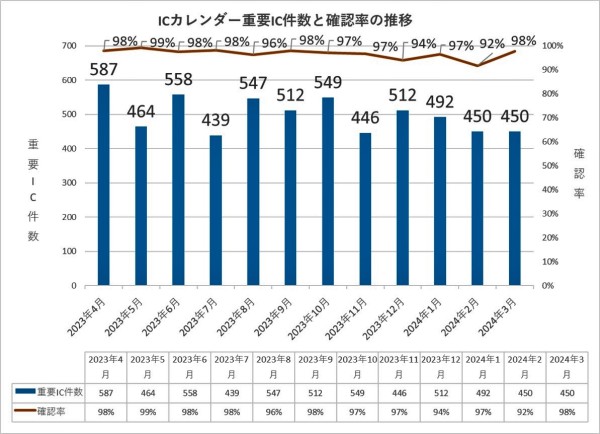
➁インフォームド・コンセント後の患者さんの理解度確認
インフォームド・コンセント(以下、「IC」という)において重要なことは、患者さんや家族がしっかりと理解できたかどうかということです。医療従事者が説明をしたつもりであっても、患者側に十分な理解がなければICは成立したとは言えません。特に手術や、侵襲度の高い治療・検査等を実施する場合のIC(以下、「重要IC」という)については、可能な限り看護師等が同席し、理解の向上に努める必要があります。同席出来なかった場合でも、後ほど看護師等から理解度の確認を行い、患者さんや家族と医療者双方が納得した意思決定が出来るように努めることが必要です。
本院では、看護師やメディカルスタッフの同席も可能な限り実施し、IC後の患者さんの理解度の確認や不明点の補足等をICテンプレートに追記するといった、より良い医療の提供を目指しています。
1.指標の名称
重要IC後の確認率
2.指標の定義
重要ICのうち、IC後に看護師等が患者さんの反応や理解度を確認し、その結果をカルテ(ICテンプレート)に記載した割合
3.分子・分母等
毎月の重要IC後の看護師等による患者さんの理解度の確認率を示す。
4.データ
5.値の解釈
数値が高い方が望ましい
6.分析・考察
本院では、全病棟にICカレンダーを設置し、そこに予定を書き込むことで、医師と看護師の情報共有を図り、IC実施時に看護師の同席から、IC後の患者さんの理解度の確認に努め、より安全で質の高い医療の提供に向けて活動しています。
導入当初のIC理解度確認率は79%であったが、ICカレンダー設置による医師と看護師の情報共有により、確認率は大幅にUPし、2023年度は90%台を維持しています。
7.改善に向けた活動について
診療科長会や、外来病棟合同会議等の全体会議で毎月の推移を報告し、看護師のIC同席から、IC後の確認率の改善を図っています。また、重要IC確認率が低い病棟は、個別に面談を実施して、確認率向上に向けて活動しています。